Untuk mendapatkan maklumat terkini, ikuti kami melalui Telegram
Langgan Sekarang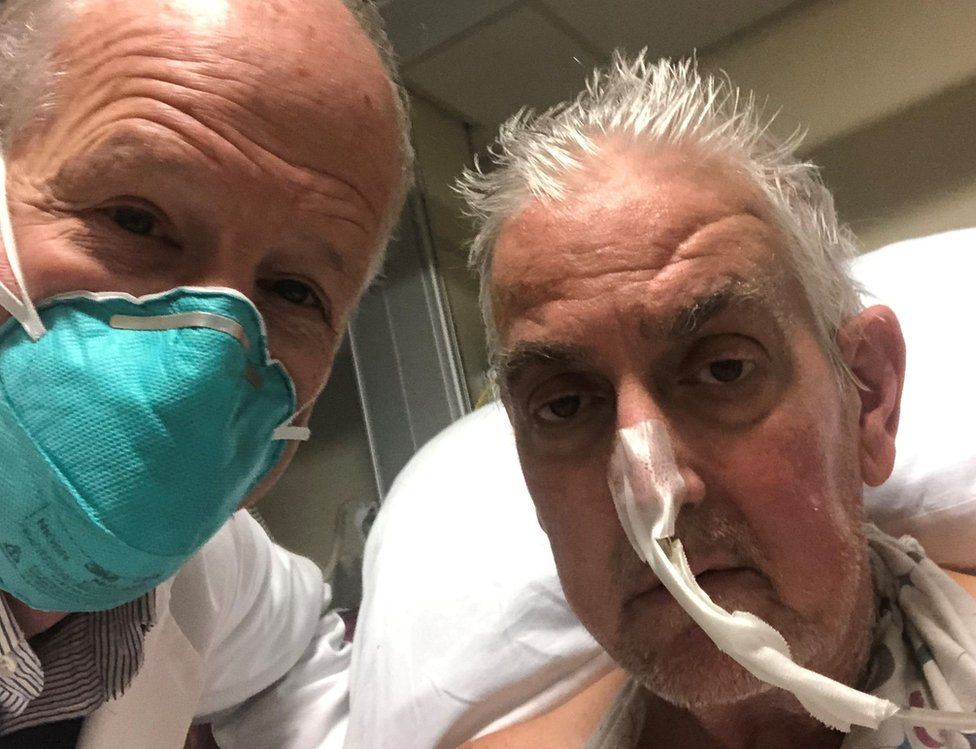
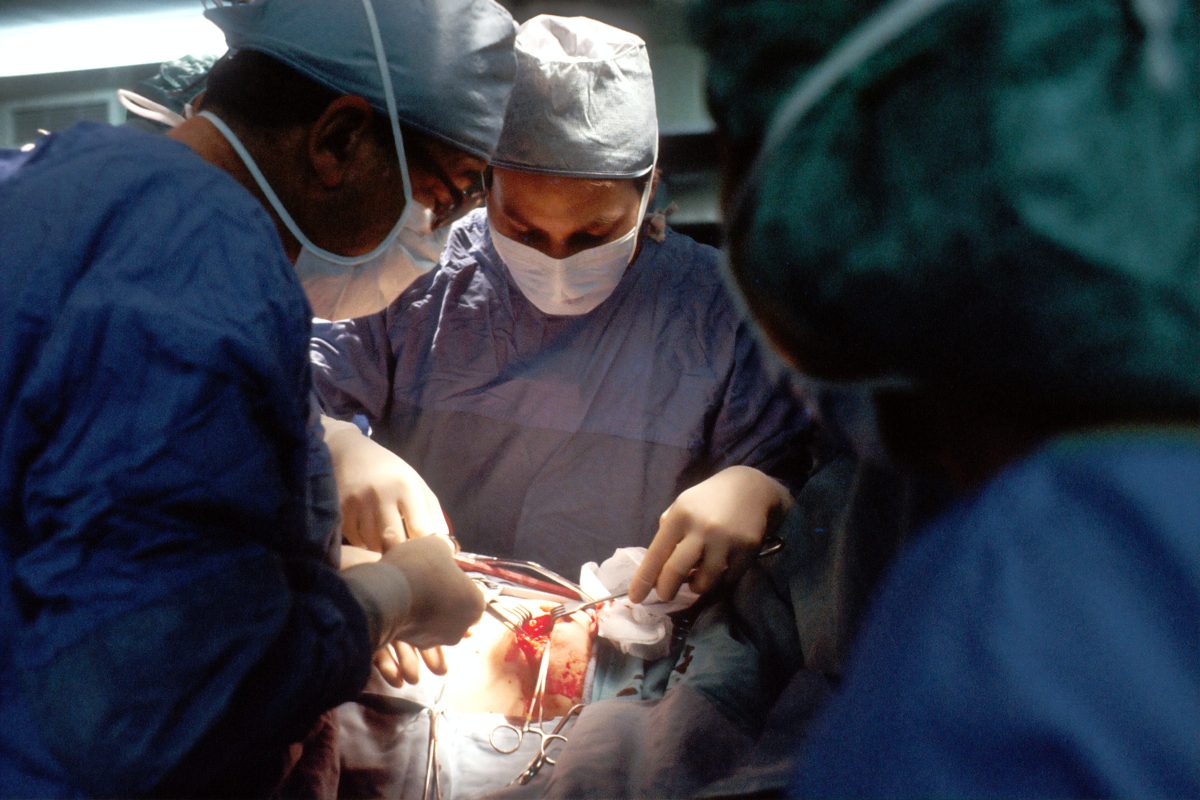
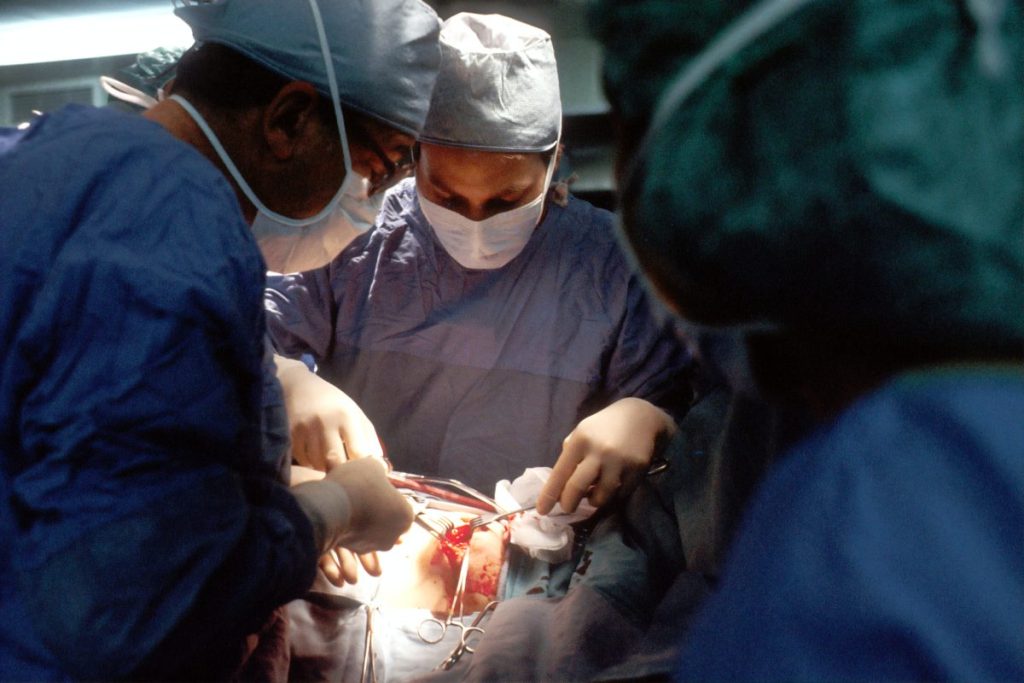
Pada awal Januari lalu, dunia digemparkan apabila seorang lelaki warga emas, David Bennett, berusia 57 tahun, dari Maryland, Amerika Syarikat (AS) menjadi manusia pertama yang hidup dengan jantung babi yang diubah suai secara genetik.
Bennett berjaya mengharungi pembedahan berisiko yang mengambil masa selama sembilan jam yang dijalankan di Pusat Perubatan Universiti Maryland.
Dalam prosedur tersebut, pakar bedah menggunakan jantung babi berusia satu tahun dengan berat 108 kilogram yang diternak khusus sebagai organ pengganti. Pemindahan itu dianggap sebagai harapan terakhir untuk menyelamatkan nyawa Bennett, walaupun masih belum jelas apakah peluang jangka panjangnya untuk terus hidup.
“Saya tahu keputusan ini ibarat melepaskan tembakan dalam gelap, tetapi ini merupakan pilihan yang terakhir,” kata Bennett yang pada awalnya enggan menjalani pembedahan tersebut memandangkan risiko dan peluang kejayaannya agak tipis dan beliau tidak mahu menemui ajal di atas katil bedah.
Walau bagaimanapun, doktor di pusat perubatan tersebut telah diberikan pengecualian khas oleh badan perubatan AS untuk menjalankan prosedur itu, atas dasar Bennett – yang menghidap penyakit jantung terminal dijangka tidak akan hidup lama. Maka itu, doktor memutuskan untuk tidak menjalani pemindahan organ manusia apabila mendapati Bennett mempunyai tahap kesihatan yang sangat teruk.
Jantung babi yang digunakan dalam pemindahan tersebut telah diubah suai secara genetik untuk menyingkirkan beberapa gen yang boleh menyebabkan organ yang dipindahkan ditolak oleh tubuh Bennett.
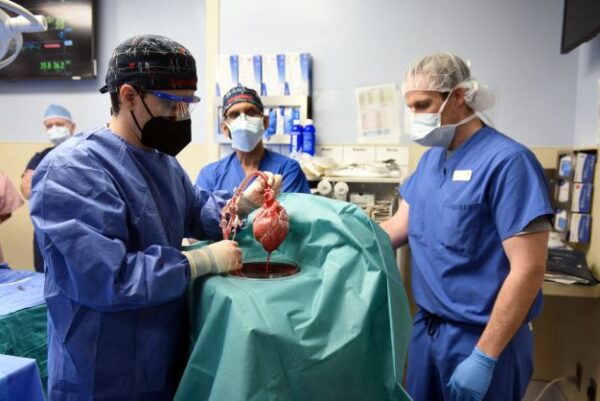
Terdapat 10 gen yang diubah suai, setiap satu daripadanya bertanggungjawab untuk mengelak daripada pertumbuhan berlebihan dalam tisu jantung babi yang telah dikeluarkan.
Tiga gen lain yang menyebabkan penolakan organ turut dibuang, manakala enam gen mengawal penerimaan organ dalam tubuh manusia pula dimasukkan dan diperbanyak. Proses tersebut telah dilakukan oleh syarikat bioteknologi yang berpangkalan di Virginia, AS.
Semasa pembedahan, Bennett menggunakan imunosupresan standard untuk memastikan sistem imunisasinya tidak menyerang organ baharu itu.
Bennett kini masih dalam pemantauan doktor meskipun sudah mampu bernafas tanpa bantuan alat pernafasan ataupun ventilator. Walau bagaimanapun, beliau masih perlu menggunakan mesin ECMO untuk membantunya mengepam darah ke seluruh badan.
Secara teorinya, pemindahan organ daripada spesies lain kepada manusia yang disebut xenotransplantation bukanlah sesuatu yang baharu. Walau bagaimanapun, kebanyakan eksperimen yang dilakukan jarang-jarang sekali berjaya. Pada tahun 1984, seorang bayi yang dikenali sebagai Baby Fae, menerima jantung babun. Malangnya, organ baharu itu hanya mampu menyambung hayat bayi tersebut selama 21 hari.
Pada ketika ini, direkodkan sebanyak 17 orang mati pada setiap hari di AS disebabkan menunggu pemindahan organ, dengan lebih daripada 100 ribu orang dilaporkan berada dalam senarai menunggu.
Namun begitu, hal ini berbeza daripada kes Bennett. Pasukan pakar bedah dari Sekolah Perubatan Universiti Maryland, yang diketuai oleh Dr. Bartley Griffith merupakan antara doktor yang bertanggungjawab melakukan proses pemindahan jantung tersebut.
Program xenotransplantasi tersebut turut diketuai oleh Dr. Muhammad Mohiuddin. Beliau merupakan seorang daripada pengasas program xenotransplantasi di Universiti Maryland, serta membangunkan ubat eksperimen yang berkaitan.
Beliau juga berusaha meneruskan pembedahan uji kaji tersebut dengan mendapatkan kebenaran kecemasan daripada Food and Drug Administration (FDA) pada malam tahun baharu 2022. Kebenaran untuk eksperimen pemindahan jantung tersebut terpaksa dibuat kepada pesakit jantung peringkat akhir yang tidak mempunyai pilihan rawatan yang lain.
“Prosedur tersebut berjaya memberikan maklumat yang berharga untuk membantu komuniti perubatan menambah baik kaedah yang berpotensi untuk menyelamatkan nyawa pesakit pada masa hadapan,” kata Dr. Mohiuddin.
Apakah Xenotransplan?
Norman Shumway, pakar bedah perintis Universiti Stanford yang dianggap sebagai bapa pemindahan jantung terkenal menjelaskan bahawa xenotransplantation merupakan masa hadapan dan akan sentiasa ada. Xenotransplantation ialah pembedahan memasukkan organ haiwan ke dalam manusia yang merupakan idea terdahulu, iaitu sejak berabad lamanya yang telah dibangunkan semula beberapa kali disebabkan kemajuan teknologi dilihat mampu menawarkan harapan baharu untuk mengatasi pelbagai halangan saintifik yang tidak berkesudahan.
Bidang xenotransplan telah lama terperangkap pada peringkat praklinikal – menguji organ pada babun dan cimpanzi. Walau bagaimanapun, tubuh manusia merupakan tempat yang “kurang mesra” untuk organ haiwan. Apabila anda memindahkan satu organ haiwan ke tubuh yang lain, rangkaian gerakan pertahanan tubuh akan berlaku. Oleh itu, sesiapa sahaja yang ingin berjaya dalam xenotransplantation perlu menghasilkan strategi untuk menyekat atau mengetepikannya.
Halangan pertama dan paling berbahaya ialah penolakan hiperakut. Dalam tempoh beberapa minit hingga jam pertama, antibodi manusia akan mengerumuni organ baharu dan sel yang lain sehingga mencetuskan keradangan. Hal ini menyebabkan platelet, iaitu sejenis sel darah yang merangsang proses pembekuan menghalang aliran darah ke dalam organ.
Era moden pemindahan xenotransplantasi bermula pada awal 1960-an, apabila pakar bedah di Universiti Tulane memindahkan sebanyak 13 buah pinggang cimpanzi ke dalam tubuh manusia. Pasukan perubatan dari Universiti Colorado pula mencuba prosedur itu sebanyak enam kali dengan menggunakan buah pinggang babun. Pada ketika itu, alat utama yang tersedia ialah ubat imunosupresif primitif. Hanya seorang pesakit terselamat selama lebih daripada beberapa bulan, manakala yang lain mati sama ada akibat penolakan atau jangkitan.
Pada tahun 90-an, muncul alat kejuruteraan genetik generasi pertama di dunia. Sebuah syarikat menerima kelulusan daripada FDA untuk ujian klinikal hati babi yang diubah untuk membawa sedikit gen manusia. Walau bagaimanapun, timbul beberapa isu yang mencetuskan malfungsi. Hal ini dikatakan demikian kerana babi membawa sejumlah virus yang dikenali sebagai retrovirus endogen atau PERV yang mustahil untuk dibasmi kerana wujud dalam genom dan dihasilkan sebagai virion (wujud di luar sel perumah dan terdiri daripada teras asid nukleik, lapisan protein dan dalam sesetengah spesies, sampul luar) berjangkit daripada semua sel babi dan menyebabkan zoonosis (penyakit yang boleh berjangkit kepada manusia daripada haiwan).
Pada tahun 1997, penyelidik di London mendapati PERV boleh menjangkiti sel manusia melalui kultur. Disebabkan itu, pada tahun yang sama, FDA telah menghentikan semua ujian xenotransplantasi sehingga penyelidik dapat membuktikan bahawa mereka telah membangunkan prosedur untuk mencegah jangkitan PERV kepada manusia.
Pada awal tahun 2000-an, David Ayares dari syarikat PPL Therapeutics, menggunakan teknologi DNA kombinasi dan pengklonan untuk menghasilkan DNA babi sebagai sumber organ. Syarikat itu telah membuat satu perubahan yang sangat penting dalam DNA haiwan dan mengganggu gen yang menghasilkan gula pada permukaan sel yang dipanggil alpha-Gal. Alpha-Gal merupakan gula yang membekalkan sel bakteria yang hidup di dalam usus manusia. Oleh itu, sistem imun mengembangkan pertahanan yang kuat untuk mengekalkannya dan tidak akan membenarkan jangkitan merebak ke dalam darah. Pertahanan ini sangat kuat dan saintis menyedari bahawa hampir satu peratus daripada semua antibodi tubuh adalah bertujuan untuk mengenali alpha-Gal, iaitu susunan magnitud yang lebih besar daripada mana-mana sasaran imun yang lain.
PPL Therapeutics bertukar nama menjadi Revivicor, iaitu syarikat yang meneruskan kajian dalam bidang xenotransplantasi. Kemudian, muncul ciptaan alat penyunting gen yang lebih tepat seperti CRISPR.
Pada tahun 2015, ahli biologi Universiti Harvard, George Church menggunakan CRISPR untuk memotong dan melenyapkan semua kesan virus dan menghasilkan baka babi tanpa PERV.
Etika Xenotransplan
Pada tahun 2015, pakar bedah dan saintis Universiti Indiana menghasilkan babi yang “bebas’ alpha-Gal dan membuang dua antigen babi yang menyebabkan radang imun. Perubahan itu dipercayai mampu mengekalkan primat hidup setahun selepas menerima buah pinggang yang diubah suai.
Revivicor kemudian telah menambah enam transgen dan tambahan dalam gen reseptor hormon pertumbuhan babi yang bertujuan untuk menghalang organ daripada menjadi terlalu besar untuk penerima manusia.
Babi “sepuluh gen” inilah yang digunakan oleh pasukan pakar bedah, Jayme Locke di Universiti Alabama dalam eksperimen pemindahan buah pinggang kepada seorang lelaki yang mati otak dan kumpulan pakar bedah di Universiti Maryland untuk pemindahan jantung. Walaupun mati otak, tubuh lelaki manusia masih boleh “melancarkan” serangan imun. Tiada sesiapa menyangka, tiada tompokan biru muncul pada buah pinggang kerana darah beku, sebaliknya bertukar menjadi merah jambu. Dalam tempoh 20 minit, satu daripada buah pinggang tersebut menghasilkan air kencing! Kejayaan eksperimen di Universiti Maryland ini telah menggegarkan dunia.
Biarpun begitu, masih terdapat perdebatan tentang berapa banyak perubahan yang benar-benar diperlukan untuk mencapai xenotransplant yang mampu bertahan lama? Sesetengah penyelidik mengatakan kejuruteraan haiwan yang berlebihan boleh menyukarkan penghasilan organ yang konsisten.
Apa-apa yang pasti, para saintis tidak akan mengetahui pendekatan manakah yang paling berkesan sehinggalah mereka mencuba xenotransplantasi pada manusia.
Namun begitu, xenotransplantasi memerlukan kepakaran dari pelbagai bidang. Anda memerlukan jurutera genetik untuk membiak haiwan yang selnya tidak akan menghalang sistem imun manusia. Saintis haiwan juga perlu memahami keanehan spesies ternakan untuk membesarkannya. Pakar imunologi juga diperlukan untuk membina ujian yang boleh meramalkan jika pesakit akan menolak organ haiwan dan membangunkan ubat-ubatan berkaitan untuk jangka masa panjang; memerlukan pakar penyakit berjangkit untuk meminimumkan risiko virus babi daripada menjangkiti manusia; dan pasukan pembedahan yang hebat.
Cabaran lain termasuklah membina kemudahan untuk menternak babi yang sesuai untuk pemindahan klinikal. Misalnya bangunan tertutup rapat berventilasi dan bertekanan sesuai untuk menghalang bakteria, virus dan kulat. Hingga makalah ini ditulis, kedua-dua pasukan, iaitu dari Maryland dan Universiti New York telah mendapatkan organ daripada Revivicor yang mempunyai ladang di Blacksburg, Virginia, dan sekumpulan babi GalSafe di Iowa.
Kejayaan awal ini sudah tentu memberikan harapan kepada masalah kekurangan penderma organ manusia. Walau bagaimanapun, kejayaan ini masih jauh untuk menentukan sama ada pendermaan organ haiwan merupakan langkah yang terbaik pada masa akan datang.
Terlalu awal untuk mengetahui bagaimanakah Bennett akan hidup menggunakan hati babinya?
Bennett bagaimanapun berharap melalui pemindahan organ tersebut akan membolehkannya meneruskan kehidupan.
Tiga hari selepas pembedahan, Bennett dilaporkan bernafas sendiri sambil dipantau dengan teliti oleh sepasukan doktor pakar yang terlibat.
Kami tidak pernah melakukan ini pada manusia dan saya suka berfikir bahawa kami telah memberikannya pilihan yang lebih baik daripada meneruskan terapi perubatan. Sama ada dia akan hidup selama sehari? Seminggu? Sebulan? Atau setahun?, saya tidak tahu,” katanya.